第57回午前第6問の類似問題
第34回午前:第19問
58歳の女性。脳梗塞による右片麻痺。発症後5日経過。理学療法では座位訓練が開始された。評価により意識レベルはJCS(Japan Coma Scale)で1桁、ブルンストローム法ステージは上肢・下肢ともにII、手指はIであった。早期プログラムとして適切でないのはどれか。
1: 座位での上肢帯のポジショニングの指導
2: 麻痺側の自動介助運動の指導
3: 臥位時の三角巾による上肢の固定方法の指導
4: 非麻痺手による物品操作の指導
5: 食事動作の指導
- 答え:3
- 科目:脳血管疾患
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第47回午後:第4問
28歳の男性。交通事故による頭部外傷のため入院した。作業療法が開始され、4か月が経過した。四肢に運動麻痺や感覚障害を認めず、歩行は自立している。日中はボーッとして過ごすことが多いが、促されると日課を行う。今日の日付を聞くと、カレンダーを見てようやく答えることができる。病棟と作業療法室の行き来では、今いる場所や行き先が分からなくなるので見守りが必要である。現時点の頭部CTを示す。この患者の状態を評価するのに適切でないのはどれか。
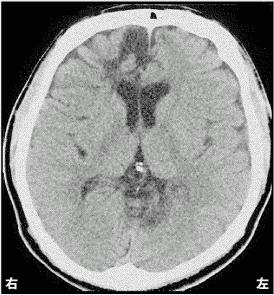
1: TMT
2: MMSE
3: WCST
4: 線分抹消検査
5: 線分2等分検査
- 答え:5
- 科目:高次脳機能障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第35回午前:第5問
57歳の男性。脳梗塞による右片麻痺。発症後3か月経過。分回し歩行で歩行時に内反尖足と反張膝とがみられる。足関節は他動的に背屈すると、かろうじて0゚まで矯正可能である。理学療法で誤っているのはどれか。
1: 患側膝軽度屈曲位での体重支持訓練
2: 前脛骨筋のバイオフィードバック療法
3: 下腿三頭筋のストレッチング
4: ハムストリングスの促通
5: 下肢の伸展・内転・外旋PNFパターンの使用
- 答え:5
- 科目:脳血管障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第51回午前:第11問
65歳の男性。脳梗塞。右片麻痺。発症5日目。意識レベルはJCS〈Japan Coma Scale〉Ⅰ-1。全身状態は安定し、麻痺の進行も24時間以上認めないため、リスク管理(リハビリテーション医療における安全管理・推進のためのガイドライン2006に基づく)を行いながら、ベッドアップを開始することとした。適切なのはどれか。
1: ベッドアップ前、動悸を訴えているが実施する。
2: ベッドアップ前、安静時SpO2が85%であったので実施する。
3: ベッドアップ後、脈拍が100回/分なので中止する。
4: ベッドアップ後、呼吸数が18回/分なので中止する。
5: ベッドアップ後、収縮期血圧が120 mmHgから170 mmHgに上昇したので中止する。
- 答え:5
- 科目:脳血管障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第38回午前:第10問
65歳の女性。脳梗塞。右片麻痺発症後5日目。重度の麻痺。意識清明。安静時血圧は正常範囲で安定している。理学療法で誤っているのはどれか。
1: バイタルサインは理学療法実施前、実施中、実施後にチェックする。
2: 安静時の患側上肢の肩甲帯は前方突出位に保持する。
3: 安静時の患側下肢は股関節伸展・外転・外旋位および膝伸展位に保持する。
4: ベッドサイドで患肢の他動的関節可動域訓練を行う。
5: ベッド上でバックレストを用いた座位訓練を行う。
- 答え:3
- 科目:脳血管障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第43回午前:第7問
65歳の女性。右利き。脳梗塞による右片麻痺。発症後5日経過。意識は清明。Brunnstrom法ステージは上下肢、手指いずれもIである。飲水でひどくむせている。この時期に行う作業療法で適切でないのはどれか。
1: 安静時座位の右肩甲帯は前方突出位に保持する。
2: 安静時座位の右股関節は外転・外旋位に保持する。
3: 嚥下障害に対して間接訓練を行う。
4: 関節可動域訓練を1日2回行う。
5: 右上肢の自己介助運動を指導する。
- 答え:2
- 科目:脳血管疾患
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第54回午後:第13問
85歳の男性。脳血管障害による右片麻痺で、発症から5か月が経過。回復期リハビリテーション病棟に入院中。主な介護者は77歳の妻。左手でT字杖を使用して屋内平地歩行は可能であるが、屋外は車椅子介助である。排泄はトイレにて自力で行うが、夜間頻尿と切迫性尿失禁がある。自宅の見取り図を示す。在宅復帰に向けて住環境の調整を行う際、作業療法士のアドバイスで正しいのはどれか。
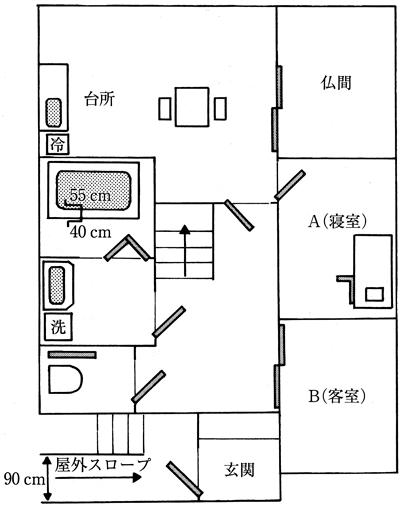
1: 寝室をB(客室)に変更する。
2: ベッドの頭の向きを逆にする。
3: トイレの扉を内開きに変更する。
4: 屋外スロープは1 cmの立ち上がりをつける。
5: 浴室に入出槽用の天井走行リフトを設置する。
- 答え:1
- 科目:脳血管疾患
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第54回午前:第10問
65歳の男性。視床出血による左片麻痺。救急搬送され保存的治療が行われた。発症後3日より脳卒中ケアユニットでの理学療法を開始。このとき覚醒しておらず、大きな声で呼びかけたが開眼しなかったため胸骨部に痛み刺激を加えたところ、刺激を加えている手を払いのけようとする動きがみられた。この患者のJCS〈Japan Coma Scale〉での意識障害の評価で正しいのはどれか。
1: Ⅱ-10
2: Ⅱ-20
3: Ⅱ-30
4: Ⅲ-100
5: Ⅲ-200
- 答え:4
- 科目:理学療法評価学
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第54回午後:第8問
75歳の男性。右利き。脳梗塞による右片麻痺。右短下肢装具を装着し四脚杖を使用して介助なく20 mまでの歩行が可能である。食事は左手で普通のスプーンやフォークを使用して介助なく可能だが箸は使えない。歩行と食事のFIMの点数の組合せで正しいのはどれか。
1: 歩行6点 ― 食事5点
2: 歩行6点 ― 食事6点
3: 歩行5点 ― 食事6点
4: 歩行5点 ― 食事7点
5: 歩行4点 ― 食事7点
- 答え:4
- 科目:ADL・生活環境
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第46回午後:第10問
78歳の女性。脳梗塞による右片麻痺。発症後5か月経過。20 cmの段差であれば、手すりを使用し2足1段で昇段し、後ろ向きに2足1段で降段することが可能となり、自宅に退院することとなった。自宅の玄関の様子を図に示す。この患者に適している家屋改造案はどれか。ただし、上りかまちは36 cmとする。
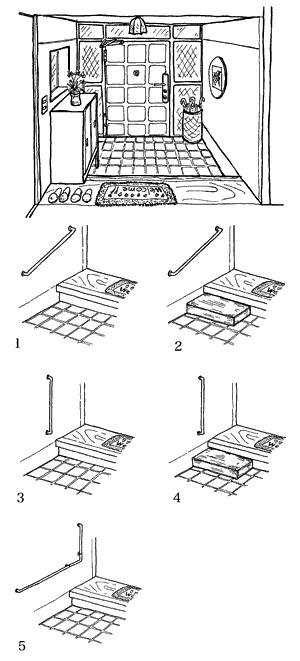
- 答え:2
- 科目:脳血管疾患
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第44回午前:第26問
48歳の男性。妻と2人暮らし。会社の営業課長をしていたが、重要な打合せを忘れたり、得意先へ行く道を迷ったりするようになり、妻の勧めで物忘れ外来を受診した。頭部MRIで脳萎縮が認められ、作業療法が処方された。作業療法開始時の目的で適切なのはどれか。2つ選べ。
1: 休息の促し
2: 不安の軽減
3: 仕事の継続
4: 他者との交流
5: 自己認識の向上
- 答え:1 ・2
- 科目:認知症・高齢者障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第39回午前:第7問
85歳の男性。脳梗塞による右片麻痺。発症後8か月。ブルンストローム法ステージは上肢、手指、下肢ともにIII。短下肢装具を自立装着し、T字杖で室内移動は自立。入浴は浴室内移動介助。この患者の福祉用具・住環境指導で適切でないのはどれか。2つ選べ。
1: ベッドは健側を壁側にくるように設置
2: ベッドに立ちあがりバーを設置
3: 浴室内に手すりを設置
4: 浴槽内にバスリフトを設置
5: 玄関に手すりを設置
- 答え:1 ・4
- 科目:脳血管疾患
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第49回午前:第4問
30代前半の男性。システムエンジニア。自転車走行中に自動車とぶつかり、外傷性脳損傷を生じ入院となった。作業療法は受傷後20日目から開始。麻痺はみられない。病棟では、食事、更衣、整容、排泄などは自立しているが、トイレや病室の場所が覚えられない、今日の日付が分からない、担当者の顔は分かっているが名前が覚えられない、などがみられた。この患者に行う評価で必要性が低いのはどれか。
1: RBMT
2: 前頭葉機能検査(FAB)
3: Trail making test(TMT)
4: 標準高次動作性検査(SPTA)
5: Mini mental state examination(MMSE)
- 答え:4
- 科目:高次脳機能障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第35回午前:第8問
68歳の男性。妻と2人暮らし。脳血管障害による右片麻痺。発症後11か月経過。軽度の失語症と全身の持久力低下とがみられる。ブルンストローム法ステージは上肢III、手指II、下肢III。短下肢装具装着で介助歩行が可能である。住居は平屋の日本家屋である。家庭復帰を目的とした作業療法を実施することとなった。適切でないのはどれか。
1: 床からの立ち上がり動作の介助指導
2: ポータブルトイレへの移乗動作訓練
3: 下肢装具の着脱訓練
4: 上肢の自動介助運動の指導
5: 右手でのボタン着脱訓練
- 答え:5
- 科目:脳血管疾患
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第44回午前:第7問
65歳の女性。右利き。脳出血による左片麻痺。発症後6か月経過。Brunnstrom法ステージは上肢IV、手指IV、下肢V。感覚障害と高次脳機能障害とはない。屋内は独歩可能である。日常生活で実用可能な両手動作はどれか。2つ選べ。
1: 財布から硬貨を出す。
2: ズボンを引き上げる。
3: りんごの皮をナイフでむく。
4: 荷物を頭上の棚の上に載せる。
5: 首の後ろでネックレスを留める。
- 答え:1 ・2
- 科目:脳血管疾患
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第49回午前:第6問
70歳の男性。急性心筋梗塞を発症した。心電図を示す。所見として考えられるのはどれか。2つ選べ。
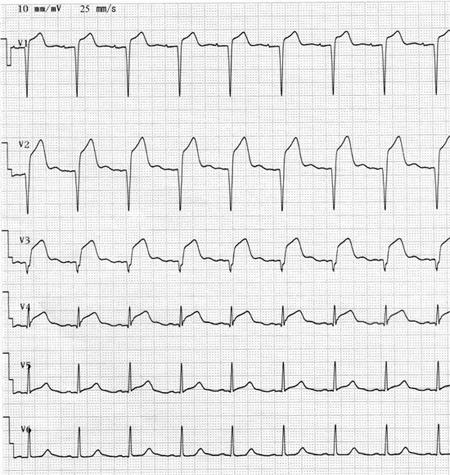
1: PQ延長
2: ST上昇
3: 冠性T波
4: 異常Q波
5: 心室期外収縮
- 答え:2 ・4
- 科目:内科疾患
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第45回午前:第30問
脳卒中片麻痺患者の左半側空間無視に対する導入時の理学療法で誤っているのはどれか。
1: 理学療法士は左側に位置する。
2: 左側身体へ触覚刺激を高める。
3: 左側への体軸内回旋を加える。
4: 鏡による視覚刺激を利用する。
5: 右方から左方へ注意を移動させる。
- 答え:4
- 科目:脳血管障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第40回午前:第4問
65歳の女性。右利き。脳梗塞による右片麻痺。発症後5日経過。JCS(Japan coma scale)は1桁。ブルンストローム法ステージは上下肢、手指いずれもIであった。飲水でひどくむせていた。早期プログラムとして適切でないのはどれか。
1: 安静時座位の右肩甲帯は前方突出位に保持する。
2: 安静時座位の右股関節は外転・外旋位に保持する。
3: 間接的嚥下訓練を行う。
4: 関節可動域訓練を1日2回行う。
5: 右上肢の自己介助運動を指導する。
- 答え:2
- 科目:脳血管疾患
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第52回午後:第76問
突然の右不全片麻痺を呈して搬送された患者の発症後6時間の頭部CTを示す。最も考えられるのはどれか。
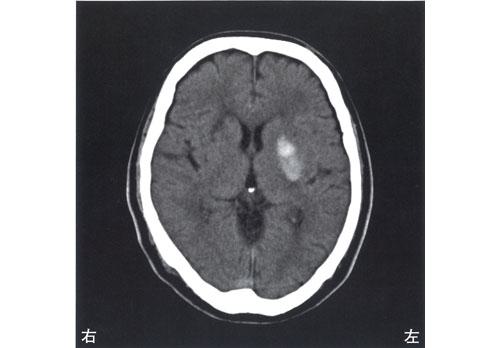
1: 視床出血
2: 被殻出血
3: 皮質下梗塞
4: くも膜下出血
5: 慢性硬膜下血腫
- 答え:2
- 科目:神経・筋系の障害と臨床医学
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第52回午後:第3問
70歳の男性。1年前から誘因なく四肢末梢の感覚障害と筋力低下が出現している。次第に脱力は進行し、手指の巧緻性低下と歩行障害をきたしている。頸部MRIのT2強調像を示す。頸髄の変化が最も大きい部位はどれか。
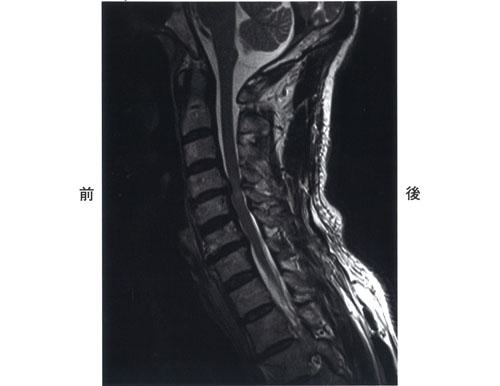
1: 第2頸椎・第3頸椎間
2: 第3頸椎・第4頸椎間
3: 第4頸椎・第5頸椎間
4: 第5頸椎・第6頸椎間
5: 第6頸椎・第7頸椎間
- 答え:3
- 科目:整形外科疾患
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する