第34回午前第17問の類似問題
第38回午前:第12問
42歳の女性。多発性硬化症。両側視神経萎縮を伴う四肢麻痺で移動は車椅子レベル。筋力低下が強く徒手筋力テストで上肢近位部は3+、遠位部は4。有痛性けいれんがある。作業療法で実施困難なのはどれか。 ア.七宝焼きでピアスを作る。イ.刻印面の小さな刻印で小銭入れの模様をつける。ウ.卓上織機でミニマフラーを作る。エ.ひも作りで小皿を作る。オ.ざる編みで籐カゴを作る。
1: ア、イ
2: ア、オ
3: イ、ウ
4: ウ、エ
5: エ、オ
- 答え:1
- 科目:神経筋疾患
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第51回午後:第20問
78歳の女性。左片麻痺。Brunnstrom法ステージは上肢Ⅲ、手指Ⅲ及び下肢Ⅳ。高次脳機能障害あり。要介護2。娘と2人暮らしであるが、日中、自宅で1人で過ごす時間があるため、回復期リハビリテーション病棟退院後、通所リハビリテーションを受けることとなった。通所リハビリテーションの目標として優先順位が低いのはどれか。
1: 家事動作の自立
2: 着衣動作の自立
3: 歩行能力の改善
4: 排泄動作の自立
5: 立位保持能力の改善
- 答え:1
- 科目:脳血管障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第55回午前:第12問
66歳の女性。左中大脳動脈領域のアテローム血栓性脳梗塞でBroca失語と重度の右片麻痺を認める。理学療法実施の際、コミュニケーションに対する配慮で正しいのはどれか。
1: 使用頻度の低い単語を用いる。
2: 出にくい言葉は先回りして言う。
3: できるだけ長い文章で話しかける。
4: 意思伝達には易しい漢字を用いる。
5: ジェスチャーは可能な限り用いない。
- 答え:4
- 科目:脳血管障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第46回午後:第13問
29歳の女性。歩行困難を主訴に整形外科外来を受診したが、検査では異常は認められなかった。紹介されて精神科外来を受診し、入院することとなった。手足がふるえ、軽い麻痺のような脱力があり、自立歩行ができないため車椅子を使用している。立位保持や移乗に介助を必要とし、ADLはほぼ全介助である。この患者の障害はどれか。
1: 社会恐怖
2: 強迫性障害
3: 離人性障害
4: 転換性障害
5: パニック障害
- 答え:4
- 科目:その他の精神障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第45回午前:第10問
42歳の女性。多発性硬化症による両側視神経炎を伴う四肢麻痺。筋力低下が進行し、移動には車椅子を使用している。Danielsらの徒手筋力テストでは上肢近位部3+、遠位部4。有痛性けいれんがある。この患者に対する作業療法で適切なのはどれか。2つ選べ。
1: 木工作業で本棚を作る。
2: 七宝焼きでピアスを作る。
3: ざる編みで籐カゴを作る。
4: 卓上編み機でマフラーを編む。
5: 小さな刻印で革に模様をつける。
- 答え:3 ・4
- 科目:神経筋疾患
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第39回午前:第27問
60歳の女性。うつ病。夫と2人暮らし。1年前からうつ状態が遷延し、抑うつ気分や意欲の低下が強く、家事もできなくなり入院した。1か月でうつ状態がやや改善してきたが、記憶力減退を強く訴え、「自分は痴呆になった」との不安が強い。気分転換と生活リズムの回復を目的に作業療法が処方された。主治医からの留意事項として、薬の副作用によるふらつきへの配慮が指示されている。この患者は、家事ができないことで夫に罪責感を持っており、早く家事ができるようになることを希望した。作業療法導入期のプログラムとして適切でないのはどれか。
1: 小物の洗濯
2: 献立表作り
3: ベッド周りの私物整理
4: 同年代患者の茶話会参加
5: 散歩
- 答え:2
- 科目:気分障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第48回午後:第13問
66歳の女性。右利き。階段から転落。転落直後は意識消失していたが、数分後に意識回復。しばらくの間、意識は清明であったが、1時間後に手足の麻痺が出現し、再び意識が低下して昏睡になった。救急搬送時の頭部CTを示す。外科的手術が行われたが、片麻痺を伴う左大脳半球障害を残した。出現しやすい症状はどれか。
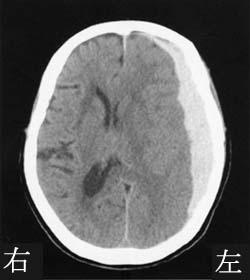
1: 右の方ばかりを見る。
2: 家族の顔が認識できない。
3: 服の裏表を間違えて着る。
4: 自分の右手足は動くと言う。
5: スプーンを逆さまに持って使う。
- 答え:5
- 科目:脳血管障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第54回午後:第15問
65歳の女性。元来、几帳面な性格だが友人も多く活動的に過ごしていた。3か月前に、自宅のリフォームを契機に、早朝覚醒、食思不振、抑うつ気分や意欲低下が生じ、友人とも会わないようになった。自宅で自殺を企図したが未遂に終わり、1か月前に家族が精神科を受診させ、即日医療保護入院となった。単独散歩はまだ許可されていないが、抗うつ薬による治療で抑うつ気分は改善傾向にあり、病棟での軽い体操プログラムへの参加を看護師から勧められて、初めて参加した。この時点での患者に対する作業療法士の関わりで適切でないのはどれか。
1: 必要に応じて不安を受け止める。
2: 過刺激を避けながら短時間で行う。
3: 具体的体験により現実感の回復を促す。
4: 参加各回の達成目標を明確にして本人と共有する。
5: 薬物療法の副作用が生じていないかアセスメントする。
- 答え:4
- 解説:この患者は急性期のうつ病であり、抗うつ薬による治療が始まっているが、まだ完全に回復していない状態です。作業療法士として関わる際には、患者の状態に配慮し、適切な対応が求められます。
- 急性期のうつ病患者が訴える不安に対しては、共感的に傾聴する姿勢が重要であるため、この選択肢は適切です。
- 急性期の作業療法では、1回の活動時間は15~20分程度と短く設定し、回復に沿って徐々に延長することが適切であるため、この選択肢も適切です。
- うつ病の急性期には、具体的体験により、抑うつ的な考え・症状から心理的に距離をとることで、現実的な時間を過ごすための関わりが適切であるため、この選択肢も適切です。
- うつ病の急性期に明確な目標を設定すると、患者はその目標の達成のために真面目に取り組み、無理をしがちになってしまうため、この選択肢は適切でないです。
- 抗うつ薬は、服用してから効果が発現するまでに2~4週間要すとされる。薬効には個人差があるため、服薬の効果と副作用を継続的に観察していくことが重要であるため、この選択肢は適切です。
- 科目:気分障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第41回午前:第63問
片麻痺患者のADL指導で誤っているのはどれか。
1: 急な登り坂は健側を山側にして横歩きする。
2: 敷居をまたぐときは健側から行う。
3: 車椅子の座面は低めに設定する。
4: 浴槽へは患側から入る。
5: 脱衣は健側から行う。
- 答え:4
- 科目:脳血管障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第51回午後:第44問
認知症患者のケアにおける環境調整で適切でないのはどれか。
1: 見守りがしやすい環境を整える。
2: 居室のプライバシーを確保する。
3: 自室の場所を分かりやすく掲示する。
4: 親しみやすい家庭的な環境作りをする。
5: 生活の道具を新しいものに入れ替える。
- 答え:5
- 科目:認知症・高齢者障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第44回午前:第47問
脳血管障害片麻痺患者の更衣指導で正しいのはどれか。2つ選べ。
1: 靴下は座位ではく。
2: 靴下の着脱の導入はソックスエイドを用いる。
3: 下衣は非麻痺側下肢から先に通す。
4: 前開き式上衣は先に麻痺側の上肢を通す。
5: かぶり式上衣は先に非麻痺側の上肢を通す。
- 答え:1 ・4
- 科目:脳血管疾患
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第39回午前:第26問
60歳の女性。うつ病。夫と2人暮らし。1年前からうつ状態が遷延し、抑うつ気分や意欲の低下が強く、家事もできなくなり入院した。1か月でうつ状態がやや改善してきたが、記憶力減退を強く訴え、「自分は痴呆になった」との不安が強い。気分転換と生活リズムの回復を目的に作業療法が処方された。主治医からの留意事項として、薬の副作用によるふらつきへの配慮が指示されている。作業療法の初期評価で適切でないのはどれか。
1: 歩行の状態を把握する。
2: 日常生活の状況について尋ねる。
3: 発症に先立つ環境変化について情報収集する。
4: 高次脳機能検査を行う。
5: 患者が関心を持っている活動を聞く。
- 答え:4
- 科目:気分障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第42回午前:第29問
60歳の男性。統合失調症。21歳時に発症し、過去に5回の入院歴があった。35歳時に被害妄想が再燃し、6回目の入院となって以来、父親との折り合いが悪く退院先が決まらないまま25年間入院していた。父親が亡くなったことを契機に、一人暮らしとなった84歳の母親と本人の希望により、自宅退院に向けた支援を行うことになった。この時期の作業療法の目的で適切でないのはどれか。
1: 服薬管理
2: 金銭管理
3: 外出体験
4: 対人関係の改善
5: 自宅での役割の検討
- 答え:4
- 科目:統合失調症
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第46回午後:第16問
75歳の男性。交通事故による第5頸髄レベルでの損傷による四肢不全麻痺。受傷後6か月経過。端座位、手すり使用で立ち上がり動作、食事は太柄のフォークで自立。トイレ動作は見守り。衣服の着脱は介助。自宅内は手すり歩行で移動、屋外は車椅子移動。Frankel分類はどれか。
1: A
2: B
3: C
4: D
5: E
- 答え:4
- 科目:頸髄・脊髄損傷
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第41回午前:第29問
65歳の女性。アルツハイマー型認知症。2年前から物忘れがひどくなった。散歩に行って自宅に帰れなくなってから、抑うつ的となり自宅から出たがらなくなった。日中の臥床傾向が強く、夜中に徘徊するようになったため入院となった。昼夜逆転はなくなり介助で食事がとれるようになり、退院することになった。退院後の支援で適切でないのはどれか。
1: 通所介護(デイサービス)の利用
2: 訪問看護の利用
3: 介護老人保健施設への入所
4: 訪問介護(ホームヘルプサービス)の利用
5: 福祉ホームへの入所
- 答え:5
- 科目:認知症・高齢者障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第39回午前:第37問
左片麻痺のADLの指導で適切でないのはどれか。
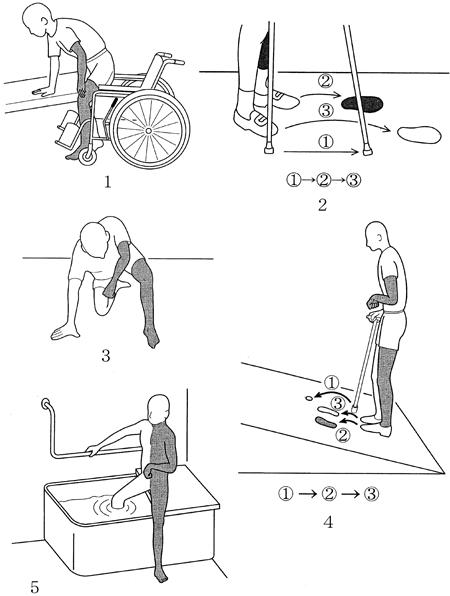
1: ベッドへ移乗する。
2: 平地を杖で歩く。
3: 床から立ち上がる。
4: 坂道を昇る。
5: 浴槽へ入る。
- 答え:4
- 科目:脳血管障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第40回午前:第27問
72歳の男性。アルツハイマー型認知症(認知症性老人の日常生活自立度判定基準ランクIV)。5年前に発症してデイケア通所をしていた。徘徊や興奮のために在宅介護が困難となり、老人性認知症疾患治療病棟に入院した。集団活動を用いて情緒の安定と精神活動の活性化を図るときに、導入設定として適切なのはどれか。
1: 覚醒度を上げる身体活動を用いる。
2: 活動内容に変化をもたせる。
3: 役割をもたせる。
4: 共同の描画作品に参加させる。
5: 活動時間は2時間程度とする。
- 答え:4
- 科目:認知症・高齢者障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第42回午前:第16問
65歳の男性。脳梗塞による左片麻痺。発症後3か月。1か月前から平行棒内で歩行練習を行っている。現在の歩行パターンを図に示した。この症例における歩行の特徴として誤っているのはどれか。
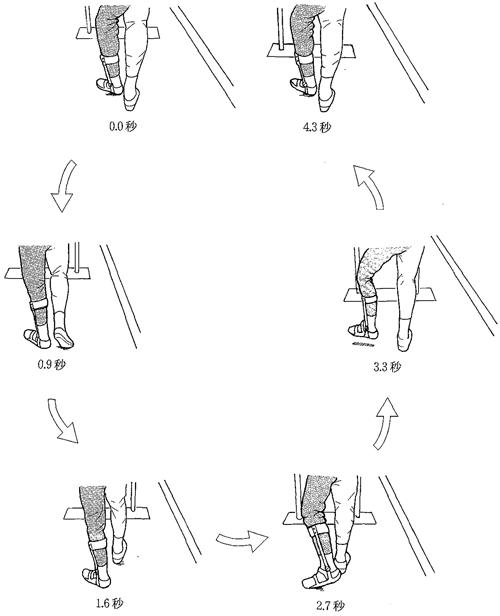
1: 患側の立脚初期に過度の股関節外旋が生じている。
2: 患側肢では足趾接地が踵接地の前に生じている。
3: 患側の遊脚期に過度の膝関節屈曲が生じている。
4: 患側の遊脚期に股関節外転分回しが生じている。
5: 患側肢に内側ホイップが生じている。
- 答え:2
- 科目:脳血管障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第44回午前:第22問
55歳の男性。3年前からろれつが回らず歩行が不安定で介助が必要であり、起き上がるとめまいが起こる。上肢の測定障害のためADLが制限されている。頭部MRIを示す。この患者に対する適切な治療計画はどれか。
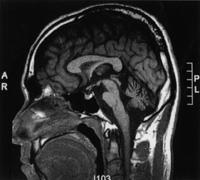
1: 四つ這い訓練
2: 主動筋と拮抗筋との協調運動訓練
3: 反動を利用した立ち上がり訓練
4: ロフストランド杖による歩行訓練
5: 改造自動車を利用した移動の指導
- 答え:2
- 科目:神経筋・感覚障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する
第46回午後:第13問
46歳の男性。脊髄小脳変性症。最近、歩行が不安定となり、壁を伝うことが多くなってきた。片脚起立は困難。複視と眼振が強く、日常生活でも気分不良となる。理学療法として適切なのはどれか。
1: 継ぎ足歩行
2: Frenkel体操
3: 号令を用いた歩行
4: バランスボードを用いた起立訓練
5: リズミック・スタビリゼーション
- 答え:5
- 科目:神経筋・感覚障害
- 重要度:プレミアム特典
- 類似問題を見る
- この問題について報告する